Maíra Coube¹, Luiz Felipe Fontes¹, Rudi Rocha²
¹Insper
²Instituto de Estudos para Políticas de Saúde (IEPS)
Resumo
- Nesta nota técnica, compilamos os principais resultados do estudo que examina os efeitos da contratação de organizações privadas sem fins lucrativos — as chamadas Organizações Sociais de Saúde (OSS) — para a gestão de hospitais públicos no Brasil. Estimamos o impacto da transição de gestão para OSS sobre indicadores de desempenho hospitalar, como produção, produtividade, qualidade do cuidado, equidade no acesso e desfechos em saúde da população;
- Os resultados mostram que a adoção do modelo OSS, em média, leva a um aumento expressivo nas internações hospitalares (40%) e a ganhos significativos de produtividade, como maior rotatividade e ocupação de leitos, com redução no tempo médio de permanência. Esses avanços ocorrem sem comprometer a qualidade da atenção, medida por taxas de mortalidade e readmissão, nem alterar o perfil dos pacientes atendidos. Além disso, a expansão da produção hospitalar está associada a melhorias nos indicadores de saúde da população local, com destaque para a redução da mortalidade em municípios com menor capacidade hospitalar na linha de base;
- A análise também investiga os mecanismos por trás desses efeitos, com destaque para duas dimensões importantes: (i) a adoção de práticas mais flexíveis de gestão de pessoal e (ii) a capacidade gerencial das entidades responsáveis. Encontramos que os maiores ganhos de produção e produtividade ocorrem em hospitais geridos por OSS com maior experiência prévia de gestão no setor, indicando que a efetividade do modelo depende da qualidade dos gestores contratados;
- Esses resultados têm implicações importantes para o desenho de políticas públicas de saúde. Discutimos que os efeitos das OSS dependem da qualidade da implementação da política — incluindo a seleção criteriosa das entidades gestoras, a capacidade de fiscalização do Estado e a existência de contratos bem estruturados. Quando essas condições são atendidas, o modelo pode melhorar o desempenho dos hospitais públicos sem comprometer a qualidade do cuidado ou a equidade no acesso, nas dimensões analisadas;
- Destacamos que a análise se restringe a transições de gestão no setor hospitalar especificamente, e
nossas conclusões não devem ser generalizadas para outros tipos de serviços de saúde ou modalidades de parceria, como atenção primária ou unidades de pronto atendimento (UPAs). Importante também ressaltar que a amostra inclui hospitais que fizeram a transição de modelo localizados emtodo o país, embora metade deles esteja concentrada nos estados de São Paulo (27,1%) e Rio de Janeiro (22,9%), locais onde o modelo teve maior expansão. - A metodologia do estudo está descrita de forma mais detalhada em Coube, Fontes e Rocha (2025).
O texto completo está disponível no site do IEPS.
Introdução
A busca por formas mais eficientes de organizar a prestação de serviços públicos, especialmente em
setores de mais alta complexidade, intensivos em mão de obra especializada e em recursos, como a saúde, tem levado diversos países a experimentar diferentes arranjos de governança. A teoria econômica moderna enfatiza que a escolha dessa governança e seu impacto dependem de fatores institucionais e
organizacionais. Um ponto central é a capacidade do Estado de operar diretamente esses serviços com
qualidade ou de contratá-los de forma eficaz, o que exige capacidade técnica, contratos bem desenhados e mecanismos efetivos de monitoramento. A natureza do serviço também importa. Quanto mais difícil for especificar, medir e atribuir responsabilidades por resultados — como ocorre frequentemente na saúde —, maiores serão os desafios de delegar sua provisão ao setor privado sem comprometer objetivos públicos.
Evidências recentes reforçam essas preocupações. Por exemplo, Knutsson e Tyrefors (2024) mostram que ambulâncias privadas na Suécia apresentam melhor desempenho em indicadores contratados, mas piores resultados em desfechos não contratáveis, como mortalidade. Duggan et al. (2023) mostram que a privatização de hospitais nos Estados Unidos melhora eficiência e lucratividade, mas pode reduzir o acesso para pacientes “menos rentáveis” e comprometer a qualidade do cuidado.
No Brasil, um exemplo relevante dessa tendência é o modelo das Organizações Sociais de Saúde (OSS), que transfere a gestão de hospitais públicos para entidades privadas sem fins lucrativos, mantendo o financiamento, a propriedade dos ativos e o controle do excedente operacional sob responsabilidade do Estado. Trata-se de um modelo híbrido que combina flexibilidade gerencial com regulação estatal. Neste arranjo, gestores privados operam sob legislação civil — mais flexível que a administração pública — e exercem controle sobre decisões de pessoal e compras, dentro de contratos com metas de desempenho e fiscalização pública.
Esse tipo de arranjo levanta uma série de questões relevantes para a formulação de políticas públicas.
A introdução de incentivos gerenciais e maior autonomia operacional resulta em ganhos de eficiência?
Esses ganhos vêm acompanhados de riscos à qualidade do cuidado ou à equidade no acesso? E quais
mecanismos organizacionais são relevantes na conexão entre política e impacto?
Em Coube, Fontes e Rocha (2025), contribuímos para esse debate ao fornecer evidência empírica rigorosa sobre os efeitos da adoção do modelo OSS em hospitais brasileiros. Trata-se, até onde sabemos, do estudo quantitativo mais abrangente já realizado sobre o tema no Brasil, com implicações diretas para o desenho de políticas públicas em sistemas de saúde. Nesta nota técnica, resumimos seus principais resultados.
Dados e Métodos
Este estudo se baseia em dados longitudinais em nível do estabelecimento hospitalar, com cobertura nacional e construídos a partir da integração de diversas fontes administrativas de informação entre 2005
e 2022. Utilizamos microdados do SIH/SUS (Sistema de Informações Hospitalares) para medir produção
hospitalar, características dos pacientes, produtividade e desfechos, como mortalidade e readmissão.
Os insumos hospitalares foram obtidos do CNES (Cadastro Nacional de Estabelecimentos de Saúde), com
informações sobre estrutura física, equipamentos, leitos e equipe profissional — incluindo vínculos empregatícios e carga horária. O Portal BDOSS permitiu identificar hospitais geridos por OSS e registrar as datas de transição. A construção dessa base exigiu extenso trabalho de harmonização, validação e cruzamento de registros.
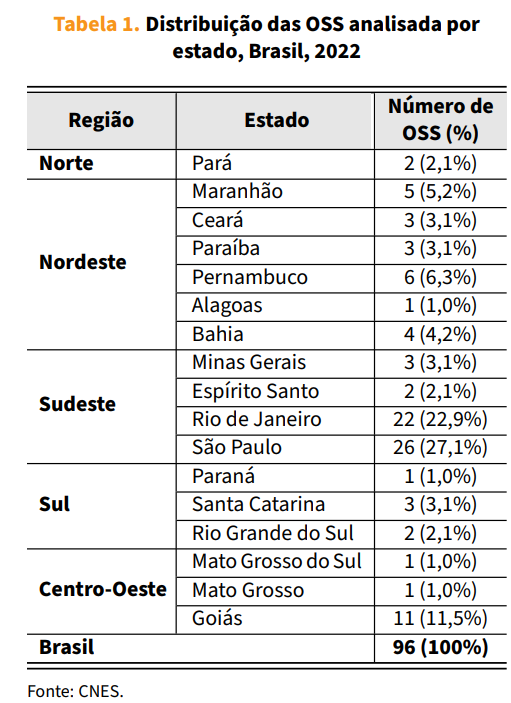
A base final compreende 96 unidades tratadas — hospitais públicos que transitaram da gestão direta para a gestão por OSS — e um grupo de controle de igual tamanho, selecionado por técnicas de pareamento a partir de um conjunto de 2.500 hospitais públicos que nunca adotaram a gestão por OSS. A distribuição por estado dos hospitais tratados pode ser conferida na Tabela 1. Destaca-se a concentração, na amostra, de OSS nos estados de São Paulo (27,1%) e Rio de Janeiro (22,9%).
Do ponto de vista metodológico, avaliamos o impacto da transição de hospitais públicos para o modelo OSS utilizando uma estratégia econométrica de diferenças-em-diferenças com pareamento. Essa
abordagem compara de maneira rigorosa a evolução de indicadores em hospitais que adotaram o modelo com a trajetória de hospitais semelhantes, mas que permaneceram sob gestão direta do Estado.
Os hospitais foram emparelhados com base em características observadas antes da transição, seguindo práticas consolidadas na literatura. Construímos, portanto, um grupo de comparação (ou contrafactual) confiável. Também testamos especificações alternativas, com diferentes grupos de comparação e ajustes para tendências específicas de cada hospital, além de verificarmos a presença de trajetórias paralelas antes da transição — um requisito importante para a validade do método. Para mais detalhes, veja Coube, Fontes e Rocha (2025).
Por fim, o acesso a dados financeiros hospitalares e aos contratos de gestão firmados entre governos e
OSS é limitado, pois essas informações, quando existem, são descentralizadas e raramente divulgadas no
nível das unidades de saúde. Por essa razão, a análise de custo ficou restrita a 18 hospitais do estado
de São Paulo. Embora a legislação local exija transparência, o cumprimento das normas varia entre os
entes federativos. Identificamos grande heterogeneidade nos contratos de gestão, com diferenças marcantes nas metas estabelecidas, nos indicadores de qualidade utilizados e nos critérios de remuneração entre estados e municípios. Essas limitações dificultam a compreensão do que está sendo contratado e monitorado, e reforçam a importância de ampliar a transparência e padronizar os instrumentos de gestão e avaliação no setor público.
Vale reforçar que o estudo se concentra em hospitais que passaram por transição, não sendo possível generalizar os resultados para outros tipos de serviços ou modelos de parceria em OSS (por exemplo, serviços de atenção primária ou UPAs).
Resultados
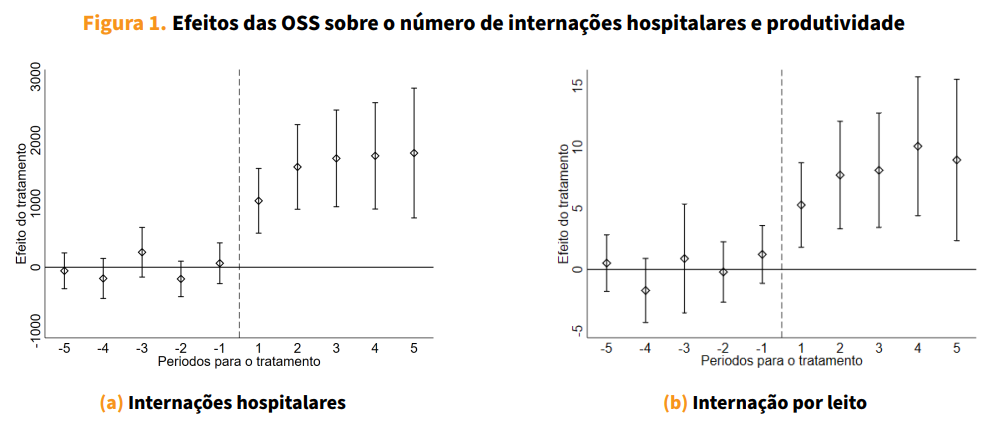
A adoção do modelo OSS leva a um aumento expressivo de internações hospitalares, da ordem de 40% em relação ao período pré-transição. Esse efeito é consistente entre diferentes tipos de atendimento (como clínico e cirúrgico) e entre condições mais ou menos urgentes. A Figura 1 (painel a) mostra que esse aumento de produção se consolida progressivamente ao longo dos anos após a transição.
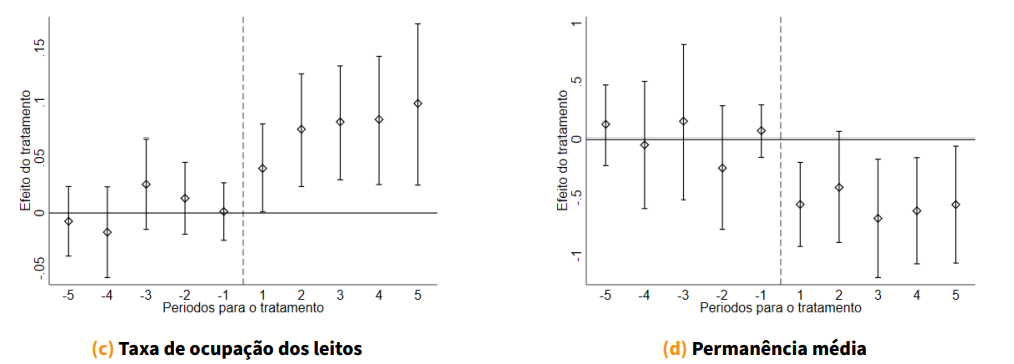
Além disso, observamos melhorias significativas na produtividade hospitalar. A rotatividade de leitos aumenta em 23% e a taxa de ocupação cresce 14%, ao passo que o tempo médio de permanência é reduzido. Esses resultados, apresentados nos painéis (b), (c) e (d) da Figura 1, sugerem ganhos operacionais relevantes que não se devem à ampliação da capacidade instalada, mas sim ao uso mais eficiente dos recursos já existentes.
Essas mudanças não são acompanhadas de piora na qualidade da atenção quando considerados os indicadores de mortalidade intra-hospitalar e taxas de readmissão, que permanecem estáveis, tanto no
conjunto de internações quanto em casos agudos¹. Também não há alteração significativa no perfil dos pacientes atendidos (como idade, sexo, renda ou indicadores de risco), o que permite descartar mecanismos de seleção de pacientes ou impactos adversos sobre a equidade no acesso.
Importante notar que esses ganhos de produção hospitalar se traduzem em benefícios em saúde para a população. Municípios com hospitais que transitaram para o modelo OSS registram, em média, uma redução média de 3% na mortalidade geral, especialmente em áreas com menor capacidade instalada e impulsionada por quedas em óbitos que ocorreriam fora do sistema de saúde, por exemplo na rua ou em casa, indicando maior acesso a serviços hospitalares.
Fonte: CNES, SIH e Portal BDOSS. As estimativas (cada ponto e seus intervalos de confiança) refletem a diferença média entre hospitais que adotaram o modelo e aqueles que não passaram por transição. As linhas tracejadas marcam o período de transição para OSS. A internação por leitos (painel b) mede quantos pacientes utilizaram cada leito por ano. A taxa de ocupação (painel c) reflete o percentual médio de leitos ocupados. O tempo médio de permanência (painel d) indica a duração média das internações. “Efeito de tratamento” representa a diferença adicional atribuída à mudança de gestão hospitalar para OSS, comparada ao que teria acontecido se essa mudança não tivesse ocorrido. “Períodos para o tratamento” indicam o tempo em relação à transição: valores negativos são anos antes da mudança, o zero marca o ano da transição e valores positivos correspondem aos anos posteriores.
Para entender os mecanismos por trás desses efeitos, a análise explora dois canais potenciais de ganhos de eficiência. O primeiro diz respeito à adoção de práticas de gestão, especialmente relacionadas à gestão de recursos humanos. Após a transição, há um aumento na proporção de médicos especialistas e uma substituição de vínculos rígidos (como o regime estatutário) por contratos mais flexíveis (como CLT e pessoa jurídica). A maior autonomia na gestão de pessoas também gera aumento imediato nas admissões e desligamentos, em particular de médicos menos produtivos.
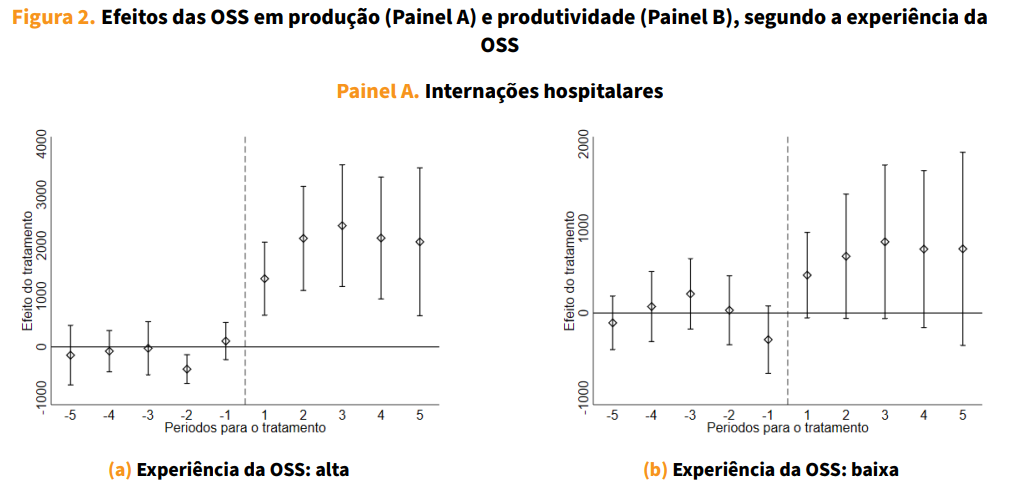
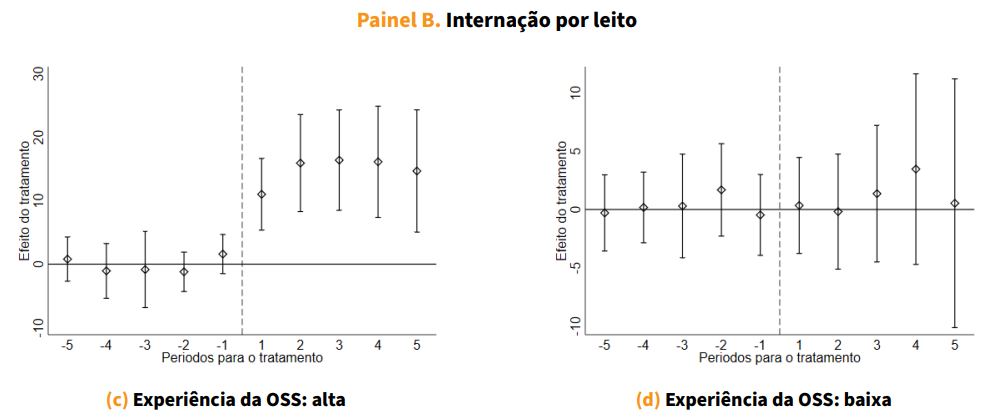
O segundo mecanismo está ligado à capacidade gerencial das OSS contratadas. Os efeitos encontrados variam substancialmente de acordo com a experiência prévia da organização na gestão hospitalar. A Figura 2 mostra que hospitais geridos por OSS mais experientes (número de anos em operação acima da mediana) apresentam ganhos maiores tanto em número de internações (Painel A) quanto em produtividade medida pelo número de internações por leito (Painel B). Embora a expansão da capacidade física seja semelhante entre OSS mais e menos experientes, nos hospitais sob gestão mais experiente os ganhos vêm predominantemente de aumentos na produtividade. Essas entidades também adotam com mais frequência práticas eficientes de gestão de pessoal e alcançam reduções mais expressivas na mortalidade populacional, o que reforça o papel da capacidade gerencial na efetividade do modelo.
Fonte: CNES, SIH e Portal BDOSS. As estimativas (cada ponto e seus intervalos de confiança) refletem a diferença média entre hospitais que adotaram o modelo e aqueles que não passaram por transição, separadamente para hospitais geridos por entidades OSS com alta e baixa experiência. Os grupos de alta e baixa experiência são definidos com base na divisão pela mediana do número de anos em que a OSS opera no mercado. Para demais detalhes metodológicos, ver nota da Figura 1.
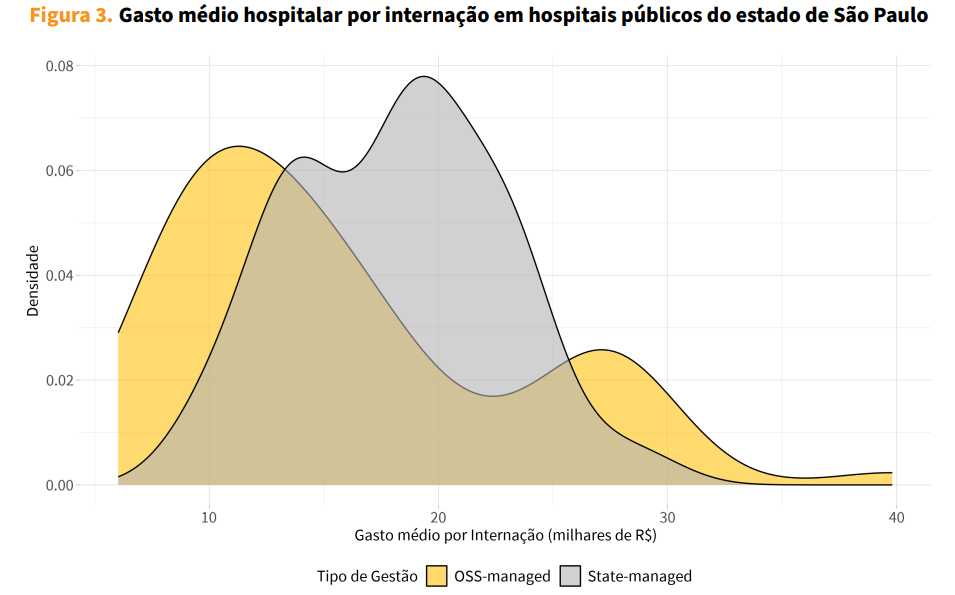
Por fim, o estudo avaliou o custo médio por internação. Para tanto, dadas as limitações de acesso a dados financeiros hospitalares precisos e desagregados, comparamos os custos médios por internação em uma amostra de 18 hospitais públicos do estado de São Paulo com dados acessíveis por meio de fontes oficiais. Observamos que, em média, os hospitais geridos por OSS apresentaram um custo por internação 12% menor em comparação aos hospitais sob gestão direta do Estado (ver Figura 3). Embora esse resultado seja compatível com os ganhos de eficiência documentados ao longo do estudo, trata-se de uma comparação descritiva, sem controle para outras diferenças entre os hospitais. Por isso, os resultados devem ser interpretados com cautela. Ainda assim, reforçam a importância de promover maior transparência e padronização na divulgação de dados sobre gastos hospitalares no setor público.
Fonte: A figura apresenta a distribuição do gasto hospitalar por internação em 18 hospitais públicos do estado de São Paulo, categorizados segundo o tipo de gestão (OSS ou direta pelo governo), no período de 2013 a 2022. A amostra inclui hospitais com 100 a 200 leitos, comparáveis em porte aos analisados no estudo principal. Os dados de hospitais OSS foram obtidos no Portal da Transparência do Estado de São Paulo, enquanto os dados de hospitais estatais foram extraídos da Secretaria da Fazenda e Planejamento. Os valores incluem gastos operacionais (como recursos humanos, materiais e medicamentos) e investimentos em equipamentos e mobiliário — excluindo custos de expansão de leitos —, e foram ajustados para valores de dezembro de 2022 com base no IPCA/IBGE. Nos hospitais OSS, os valores correspondem integralmente aos contratos de gestão firmados com o governo.
Resultados
Os resultados indicam que os efeitos da transferência da gestão hospitalar a entidades privadas dependem de detalhes de sua execução. Mais especificamente, dependem da seleção criteriosa das entidades gestoras. As evidências do estudo sugerem que, quando bem estruturado e implementado, o modelo OSS pode ampliar o acesso, gerar ganhos de eficiência e fortalecer a capacidade de resposta do sistema de saúde — sem comprometer a qualidade do cuidado ou a equidade no acesso, de acordo com as dimensões avaliadas. No entanto, o modelo não está imune a riscos de captura, fraudes ou má gestão. Problemas de implementação podem limitar potenciais benefícios. Neste sentido, é também importante destacar a capacidade de fiscalização do Estado e a existência de contratos com metas claras e mecanismos robustos de monitoramento. A adoção do modelo OSS, portanto, deve vir acompanhada de aprimoramentos institucionais que assegurem transparência, accountability e alinhamento com os objetivos do sistema público de saúde.
Adicionalmente, os resultados reforçam a importância de maior transparência na divulgação de informações sobre custos hospitalares e de maior padronização dos contratos de gestão. A falta de dados desagregados e a heterogeneidade contratual entre entes federativos dificultam o monitoramento e a avaliação sistemática do modelo. Avanços nessas frentes são fundamentais para garantir que os instrumentos de governança acompanhem a complexidade do modelo e assegurem seus benefícios de forma sustentável.
Referências
Coube, M., L. F. Fontes e R. Rocha. 2025. Public Services under Private Management. Estudo Institucional n. 12. Rio de Janeiro: Instituto de Estudos para Políticas de Saúde.
Duggan, Mark, Atul Gupta, Emilie Jackson e Zachary S Templeton. 2023. “The impact of privatization:
Evidence from the hospital sector”.
Knutsson, D. e B. Tyrefors. 2024. “The quality and efficiency of public and private firms: evidence from
ambulance services.” Quarterly Journal of Economics 1374:2213–2262.
Instituto de Estudos para Políticas de Saúde
Coube, M., Fontes, L. F. e Rocha, R. (2025). Transicão para OSS em Hospitais Públicos: Evidências no Contexto Brasileiro. Nota Técnica n. 39. São Paulo: Instituto de Estudos para Políticas de Saúde.
www.ieps.org.br
contato@ieps.org.br